Fachabteilungsbezogene mehrstufige Deckungsbeitragsrechnung im Krankenhaus
16 September, 2010
Für das wirtschaftliche und zielgerichtete Management eines Krankenhauses benötigt die Geschäftsführung belastbare und aussagefähige Informationen. Hierzu gehört insbesondere die Betrachtung der Leistungsdaten in Verbindung mit dem betriebswirtschaftlichen Ergebnis. Diese Informationen müssen für die einzelnen Unternehmenseinheiten beziehungsweise Kostenstellen im Rahmen einer Profit-Center-Rechnung ermittelt und aufbereitet werden, um eine zielgerichtete Steuerung zu ermöglichen.
Als geeignetes Instrument hierfür bietet sich die Implementierung einer fachabteilungsbezogenen mehrstufigen Deckungsbeitragsrechnung, eine sogenannte Abteilungsergebnisrechnung (AER), an. Das Ziel einer AER besteht darin, alle in einer bestimmten Periode (zum Beispiel Monat) im Krankenhaus angefallenen Kosten anhand von möglichst verursachungsgerechten Verteilungsschlüsseln den einzelnen Fachabteilungen zuzurechnen. Dabei sollen nicht nur die direkten Kosten der Fachabteilungen, sondern insbesondere auch die indirekten Kosten für die Inanspruchnahme von Leistungen durch die Fachabteilungen (zum Beispiel Labor, Radiologie) und den allgemeinen Betrieb des Krankenhauses (wie Energie, Verwaltung) betrachtet werden. Stellt man diesen Kosten die von den Fachabteilungen in der betrachteten Periode erzielten Erlöse gegenüber, so erhält man die fachabteilungsbezogenen Periodenergebnisse.
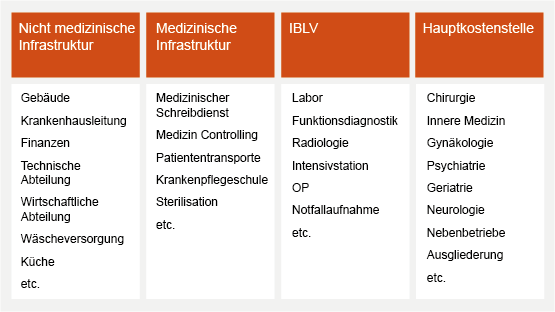
Kostenstellenhierarchie
Für die Durchführung einer AER ist es im Vorfeld notwendig, die Kostenstellen des Krankenhauses in eine vierstufige Kostenstellenhierarchie einzuordnen.
Personalkostenverrechnung
Bevor mit der eigentlichen Kostenschlüsselung begonnen werden kann, müssen zunächst die Personalkosten der medizinischen Dienstarten denjenigen Kostenstellen zugeordnet werden, für die die Mitarbeiter in dem betrachteten Zeitraum tätig gewesen sind. Beispielsweise müssen die Personalkosten des ärztlichen Dienstes entsprechend des Tätigkeitsumfangs der Mitarbeiter auf die Bereiche Normalstation, Intensivstation, OP etc. aufgeteilt werden. Der jeweilige Tätigkeitsumfang der Mitarbeiter für die einzelnen Bereiche kann entweder anhand einer mitarbeiterbezogenen Zeiterfassung oder anhand von statistischen Unterlagen beziehungsweise Schätzungen ermittelt werden.
Kostenschlüsselung
Im Rahmen der Kostenschlüsselung werden die Kosten der Vorkostenstellen anhand von verursachungsgerechten Verteilungsschlüsseln sukzessive anhand des Stufenleiterverfahrens auf die nachfolgenden Kostenstellen verteilt, bis alle Vorkostenstellen entlastet und sämtliche Kosten auf die Hauptkostenstellen verrechnet worden sind.

Die gesamten zu verrechnenden Kosten einer Kostenstelle ergeben sich aus drei verschiedenen Kostenbestandteilen:
- dem Saldo aus direkt auf der Kostenstelle gebuchten Erlösen und Kosten (Erlösabzugsverfahren),
- den im Rahmen der Kostenschlüsselung von vorgelagerten Kostenstellen erhaltenen Kosten,
- den im Rahmen der Personalkostenverrechnung erhaltenen Personalkosten.
Beispiele für Verteilungsschlüssel
| Kostenstelle | Verteilungsschlüssel |
| Gebäude | m2 |
| Verwaltung | Fallzahl |
| Küche | Beköstigungstage |
| Krankenpflegeschule | Mitarbeiter Pflege |
| Endoskopie | Leistungspunkte |
| Labor | Laborpunkte |
| Anästhesie | Anästhesieminuten |
| OP | Schnitt-Naht-Minuten |
| Intensivstation | Gewichtete Intensivminuten |
Verteilung der DRG-Erlöse
Sobald an der Behandlung eines Patienten mehr als eine Fachabteilung beteiligt ist, stellt sich die Frage, wer welchen Anteil der DRG-Fallpauschale für seine erbrachte Behandlungsleistung erhält. Die klassischen Zuordnungsmodelle ohne eine Aufteilung der Erlöse, zum Beispiel anhand der entlassenden Fachabteilung, enthalten systembedingte Schwächen und sind insbesondere für große Kliniken mit einem hohen Anteil an internen Verlegungen nicht geeignet.
Als relativ einfach umsetzbare und pragmatische Lösung hat sich die Methode der aufwandskorrigierten Verweildauer (AKVD) etabliert. Den Ausgangspunkt bildet dabei die Berechnung von sogenannten "Abteilungs-Case-Mix-Indizes ohne interne Verlegungen". Dazu werden für jede Fachabteilung die effektiven Bewertungsrelationen ihrer nicht intern verlegten Patienten aufsummiert und durch die Anzahl der Behandlungsfälle dividiert. Dieser Abteilungs-CMI stellt den durchschnittlichen Behandlungsaufwand für die ausschließlich in dieser Abteilung behandelten Patienten dar.
Anschließend werden für jeden intern verlegten Fall die sogenannten Äquivalenzverweildauern bestimmt, indem die fachabteilungsbezogenen Liegestunden je Fall mit dem jeweiligen Abteilungs-CMI bewertet werden. Die fachabteilungsbezogenen Äquivalenzverweildauern je Fall werden dann in Relation zur Gesamtsumme der Äquivalenzverweildauern eines Falles gesetzt, um den prozentualen Erlösanteil je Fachabteilung für den betrachteten Fall zu erhalten. In der Infografik ist die Verteilung der DRG-Erlöse anhand der AKVD-Methode beispielhaft für eine DRG mit einer effektiven Bewertungsrelation in Höhe von 3,362 und einer fiktiven Baserate in Höhe von 2.800 Euro sowie drei behandelnden Fachabteilungen dargestellt.
Beispiel DRG-Erlösverteilung
| Abteilung | Stunden | CMI o.i.V. | AKVD | CM-Anteil | CM AKVD | Erlös |
| Kardiologie | 46 | 1,2 | 55,2 | 9% | 0,311 | 870,11 |
| UCH | 103 | 1,4 | 144,2 | 24% | 0,812 | 2.273,01 |
| Geriatrie | 234 | 1,7 | 397,8 | 67% | 2,239 | 6.270,48 |
| Summe | 383 | 4,3 | 597,2 | 100% | 3,362 | 9.413,60 |
Deckungsbeitragsrechnung
Nachdem die Kosten und Erlöse möglichst verursachungsgerecht auf die einzelnen Fachabteilungen verrechnet worden sind, können nun die einzelnen Deckungsbeiträge je Fachabteilung dargestellt werden.
Aufbau der mehrstufigen Deckungsbeitragsrechnung
| Erlöse (aus stationären und ambulanten Leistungen, Wahlleistungen, Abgaben etc.) |
| Direkte Kosten (Personalkosten, med. Bedarf, sonstige Sachkosten) |
| = Deckungsbeitrag 1 |
| IBLV der med. Funktionsbereiche (OP, Radiologie, Labor etc.) |
| = Deckungsbeitrag 2 |
| Umlage der Servicebereiche (med. und nicht med. Infrastruktur) |
| = Deckungsbeitrag 3 (EBITDA) |
Abschreibungen, Zinsen, Steuern |
| = Deckungsbeitrag 4 (Gesamtergebnis) |
Projekterfahrungen
PwC hat ein Tool entwickelt, auf dessen Basis in kurzer Zeit mit den Leistungs- und Kostendaten eines Krankenhauses eine AER mit Personalkostenverrechnung und DRG-Erlösverteilung vorgenommen werden kann. Das AER-Tool basiert auf Microsoft Excel, da es somit unabhängig von den unterschiedlichen Kostenrechnungs- und Controllingsystemen der Krankenhäuser genutzt werden kann.
Für eine AER anhand dieses Tools müssen von Seiten des Krankenhauses für die zu betrachtende Periode ein Download aus dem Kostenrechnungssystem mit allen Kostenarten (-gruppen) und Kostenstellen sowie die für die Verteilung der Kosten benötigten Leistungsdaten (Fallzahl, Vollkräfte, Leistungspunkte, qm, etc.) bereitgestellt werden. Auf Basis dieser Daten und einiger krankenhausspezifischer Anpassungen berechnet das Tool anschließend die verschiedenen Deckungsbeiträge der einzelnen Fachabteilungen des Krankenhauses und vergleichende fachabteilungsbezogene Kennzahlen (zum Beispiel relativer Deckungsbeitrag je Fall).
Das AER-Tool wurde bereits erfolgreich in mehreren Projekten bei unterschiedlichen Krankenhäusern angewendet. Dabei hat sich gezeigt, dass insbesondere die Qualität der Leistungsdaten einen entscheidenden Erfolgsfaktor für die Implementierung eines solchen Controllinginstrumentes im Krankenhaus darstellt. Dies gilt insbesondere für die Akzeptanz der Chefärzte, die im Allgemeinen ein sehr großes Interesse an den Ergebnissen ihrer Abteilung sowie dem Vergleich mit anderen Abteilungen haben, die Ergebnisse und insbesondere die verwendeten Verteilungsschlüssel jedoch verständlicherweise sehr kritisch hinterfragen.
Nutzen und Anwendungsmöglichkeiten
Die im Rahmen der AER gewonnenen fachabteilungsbezogenen Ergebnisse erhöhen die Kosten- und Erlöstransparenz sowohl für die Geschäftsführung als auch für die Chefärzte. Zudem werden die innerbetrieblichen Leistungs- und Kostenverflechtungen deutlich gemacht. Es wird dargestellt, welchen spezifischen Erfolgsbeitrag die einzelne Fachabteilung zum Gesamtergebnis des Krankenhauses beiträgt. "Unwirtschaftliche" Fachabteilungen können identifiziert und Ansatzpunkte für Kosteneinsparungen erkannt werden. Im Rahmen einer Profit- Center-Steuerung kann somit die Kosten- und Erlösverantwortung auf die Fachabteilungen übertragen werden.
Contact us
















